Comment traiter le muguet s'il y a une spirale. Temps d'action du fluconazole. J'étais protégé par des préparations hormonales. Il n'y a pas d'effets secondaires, mais j'oublie souvent de prendre des pilules. Comment puis-je passer des pilules à Mirena
La satisfaction d'une personne avec sa vie est déterminée par un grand nombre d'aspects. La vie sexuelle dans une telle liste est loin d'être secondaire.
Passage rapide :
Les problèmes de contraception font l'objet de recherches depuis des décennies. Il existe de nombreuses façons de limiter votre fertilité, chacun choisit en fonction des objectifs, de la commodité et des préférences personnelles. La contraception est un ensemble de moyens et de méthodes permettant d'éviter une grossesse lors d'un rapport sexuel. Il s'agit notamment d'agents mécaniques (par exemple les préservatifs), chimiques (par exemple les spermicides), hormonaux (par exemple les pilules orales), dont certains empêchent non seulement la conception mais également la transmission des MST.
Chacun d'eux mérite à la fois la critique et l'approbation. Il est à noter qu'aucun des contraceptifs développés à ce jour n'offre une garantie à 100 %. Maximum haut degré la protection est estimée à 80% ou plus, et soit une combinaison de plusieurs méthodes de contraception, soit l'abstinence, soit la stérilisation peut exclure complètement la survenue d'une grossesse.
Les médecins et les pharmaciens affirment que les préservatifs et les contraceptifs oraux sont considérés comme les plus populaires aujourd'hui. Les premiers sont préférés en raison de leur facilité d'utilisation, ils conviennent le mieux aux relations à court terme, car ils empêchent également la transmission des infections. Les médicaments hormonaux deviennent le choix des filles qui entretiennent des relations à long terme et ont confiance en la santé de leur partenaire. La consommation en temps opportun de doses correctement sélectionnées vous permet de déboguer le mécanisme de fonctionnement du système reproducteur, qui n'est pas axé sur la naissance d'un bébé pendant la période de contraception.
Une attention particulière mérite une méthode de contraception telle qu'un dispositif intra-utérin - c'est une excellente alternative aux moyens énumérés ci-dessus. C'est le choix des femmes soucieuses de leur santé et qui se rendent donc régulièrement chez le gynécologue. Il est impossible d'installer une spirale par vous-même, et une surveillance régulière de celle-ci est nécessaire.
Qu'est-ce qu'un dispositif intra-utérin ?
Dispositif intra-utérin- Un dispositif en forme de T composé de plastique et de cuivre dont l'introduction dans la cavité utérine empêche l'ovule fécondé de se fixer à sa paroi. Le contraceptif réduit la durée cycle de la vie oeufs, et ralentit également l'activité motrice des spermatozoïdes.
Il existe deux types de dispositifs intra-utérins contenant la substance active - les ions métalliques et les hormones. Les spirales contenant du métal consistent en une base avec un fin fil de cuivre ou d'argent enroulé autour d'eux, tandis que dans les contraceptifs intra-utérins contenant des hormones, la base est représentée par un récipient pour le lévonorgestrel ou un autre progestatif.

La teneur en composants de cuivre, d'or ou d'argent dans la composition de la spirale prévient le risque de développer des maladies inflammatoires, tout en ralentissant l'activité des spermatozoïdes qui ont pénétré dans le tractus génital. Les DIU aux hormones synthétiques ont un effet stimulant sur le degré de viscosité de la glaire cervicale et modifient les propriétés adhésives de la muqueuse utérine. En conséquence, la glaire cervicale devient plus épaisse, ce qui signifie une barrière insurmontable pour les spermatozoïdes.
Le principe de fonctionnement de la spirale est d'empêcher la pénétration de spermatozoïdes actifs dans la lumière des trompes de Fallope, où se produit généralement la fécondation. Si ce dernier, malgré tout, s'est produit, la grossesse sera empêchée par l'impossibilité de fixer davantage l'œuf à la paroi de l'utérus, car son endomètre subit les modifications nécessaires. Par la suite, dans la seconde moitié du cycle, un œuf non attaché est avorté sous l'influence de tous les mêmes composants de la spirale ou des substances produites par le corps.
La restauration de la fertilité se produit le plus tôt possible après le retrait de la spirale, cependant, les difficultés à concevoir et à porter un enfant après plusieurs années d'utilisation incontrôlée de la spirale ne sont pas exclues. Le stérilet est inséré jusqu'à 5 ans, mais il est recommandé pour les femmes qui ont déjà accouché. 3-4 jours à partir du début du cycle menstruel sont propices à l'installation d'une spirale, lorsque le col est légèrement entrouvert et cela facilite l'introduction d'un corps étranger. Une semaine après l'introduction du dispositif intra-utérin, vous devez consulter un gynécologue et vérifier si tout est en ordre. le deuxième examen est montré après la prochaine menstruation, et le troisième - après trois mois supplémentaires. Ensuite, vous devez consulter un gynécologue tous les six mois. Après avoir installé la spirale vie sexuelle il est permis de reprendre le 8-10ème jour, et après le délai imparti ou en cas de complications, la spirale est retirée par le médecin.
L'installation d'un dispositif intra-utérin implique la nécessité de consulter un gynécologue tous les six mois dans le cadre des examens de routine. Des sensations d'inconfort dans le bas-ventre, les organes génitaux externes sont possibles. Tout inconfort ou écoulement inhabituel après l'insertion doit être une raison pour une visite d'urgence chez le médecin et éventuellement un changement de méthode de contraception.
Indications pour l'installation d'un dispositif intra-utérin
Dispositif intra-utérin est installé exclusivement dans un établissement médical, qui est précédé d'un examen médical et d'examens minimaux. Ce dernier devrait exclure la possibilité de maladies qui sont des contre-indications à l'installation.
L'installation d'une spirale est recommandée pour les femmes qui ont accouché sans maladies infectieuses et inflammatoires de l'appareil génito-urinaire. Les femmes sont autorisées à installer déjà trois mois après l'accouchement. L'acceptabilité du DIU comme moyen de contraception est déterminée dans chaque cas individuellement.
Il est important de noter que bien qu'il soit très efficace pour prévenir la grossesse, le dispositif intra-utérin ne protège pas du tout contre les infections sexuellement transmissibles. Dans ce contexte, la spirale n'est recommandée qu'aux femmes en forte relations amoureuses qui vous permettent de juger de la santé de votre partenaire.
Contre-indications à la pose d'un dispositif intra-utérin
Un gynécologue ne recommandera pas les dispositifs intra-utérins aux jeunes filles nullipares. Les médecins mettent en garde contre le risque d'infertilité le plus minime, mais toujours, après l'utilisation de la spirale. Avec tous ses avantages, la spirale n'appartient pas à la catégorie des contraceptifs absolument sûrs, bien qu'aujourd'hui même des modèles aient été développés spécifiquement pour les femmes nullipares, mais même dans ce cas, le médecin met en garde contre le moindre risque.
De plus, la spirale sera contre-indiquée chez les femmes chez qui on diagnostique :
- processus dysplasiques et érosion du col de l'utérus,
- maladies infectieuses de l'appareil génital,
- processus inflammatoires dans le système génito-urinaire,
- tumeurs génitales,
- antécédents de grossesse extra-utérine,
- traumatisme du col de l'utérus lors de l'accouchement,
- maladies du sang.
Une contre-indication relative est une menstruation prolongée et abondante chez une femme. La spirale intra-utérine chez de nombreuses femmes provoque l'apparition de menstruations abondantes et prolongées.
Avantages et inconvénients des dispositifs intra-utérins
Les avantages du dispositif intra-utérin sont considérés à juste titre comme sa fiabilité et sa durée d'utilisation. La fiabilité de ce contraceptif est estimée à 98%, mais il ne protège pas contre les infections sexuelles, mais uniquement contre les grossesses non désirées. Une spirale peut être utilisée jusqu'à 5 ans, malgré le fait qu'elle coûte au maximum 5 fois plus cher qu'un gros paquet de préservatifs.
L'avantage évident de l'utilisation du stérilet est l'absence de surveillance quotidienne. Avec un cours favorable, le dispositif intra-utérin ne se rappellera pas jusqu'à ce que vous considériez vous-même qu'il est nécessaire de consulter un gynécologue, c'est-à-dire une fois tous les six mois.
Un autre avantage de la spirale, bien que très relatif, peut être considéré comme la nécessité pour une femme d'être attentive à sa santé et de consulter régulièrement un gynécologue. L'utilisation d'un dispositif intra-utérin par les femmes qui négligent les examens gynécologiques réguliers est lourde de complications graves. Il est hautement indésirable d'oublier l'extraction opportune de la spirale, ainsi que les examens annuels. Un tel contraceptif oblige littéralement une femme à être examinée pour des maladies infectieuses et inflammatoires, ainsi qu'à subir une échographie. Vous pouvez attribuer la spirale à un groupe de motivations particulières pour devenir plus exigeant et attentionné envers vous-même.
Dispositifs intra-utérins- contraceptifs avec un ensemble de lacunes très lourdes. Beaucoup de femmes les évitent, réalisant la forte probabilité de spirales incarnées, ainsi que le danger de faire face à l'infertilité. Il n'est pas nécessaire d'exagérer le danger des spirales, mais de telles peurs et d'autres ne sont pas sans signification :
- Un DIU peut provoquer l'infertilité - par exemple, si dans deux cas sur cent une grossesse survient, elle se termine par un avortement spontané, en raison duquel l'infertilité n'est pas toujours, mais toujours probable ;
- Un DIU peut provoquer une grossesse extra-utérine - si un ovule fécondé se fixe à l'extérieur de l'endomètre utérin qui n'est pas prêt pour cela ; en toute honnêteté, il convient de noter que la spirale n'est pas un facteur décisif dans la grossesse intra-utérine;
- Le DIU est sujet au déplacement - et cela se heurte au début de la grossesse; pour éviter une grossesse, dangereuse dans ce cas, il suffit qu'une femme consulte régulièrement un gynécologue (une fois tous les 5 à 6 mois), qui examinera l'emplacement de l'utérus;
- Le DIU est sujet à la croissance - encore une fois, en raison d'une attitude inattentive envers soi-même ; des visites régulières au cabinet gynécologique éviteront les ennuis;
- Le DIU aide à augmenter les douleurs et les pertes menstruelles - cependant, seulement dans les premiers mois d'utilisation, dans l'ordre des choses, la restauration des sensations précédentes après 2-3 mois après l'installation ;
- Le DIU contribue à la propagation de l'infection et de l'inflammation - un corps étranger dans l'utérus augmente la probabilité d'apparition et de pénétration profonde de processus infectieux et inflammatoires dans le tractus génital d'une femme, cependant, avec une attitude attentive et sélective envers ses relations sexuelles relations, ainsi qu'avec une coopération régulière avec le médecin traitant, la femme réduit au minimum la probabilité que cela se produise; il faut comprendre que la présence d'une spirale dans l'utérus ouvre ici la voie à toutes sortes d'infections qui, avec des rapports sexuels aveugles, rendent une femme sans défense.
Contenu
Au cours des dernières décennies, on a observé une tendance prononcée à l'augmentation de l'incidence des infections opportunistes - des maladies qui personne en bonne santé ne provoquent pas d'effets pathologiques, mais avec une diminution de la résistance, ils se manifestent pleinement. Parmi ces infections, on distingue la candidose vulvo-vaginale - infection organes génitaux externes, initiés par des champignons du genre Candida. Les champignons sont une flore conditionnellement pathogène dans le corps d'une femme, ce qui signifie la manifestation d'une action pathogène uniquement dans certaines conditions - avec une diminution de l'activité immunitaire.
Un problème particulier en gynécologie est la candidose vulvo-vaginale chronique récurrente, dont le traitement est un problème pour les femmes et les spécialistes. L'industrie pharmaceutique moderne et l'époque des antibiotiques vous permettent de choisir un remède thérapeutique muguet chronique et traitez-le efficacement. L'un des médicaments antifongiques les plus populaires et les plus efficaces est le fluconazole.
Le fluconazole a trouvé sa place dans le cadre du traitement de toutes les formes de candidose et de sa prévention. L'action du fluconazole est fongicide et le temps d'action sur les champignons est long, ce qui permet de l'utiliser en une seule application ou une fois par semaine.
Pour traitement diverses sortes le muguet utilise différents régimes de fluconazole et son effet dépendra de la posologie. On distingue les formes suivantes de l'évolution du muguet chez une femme:
- muguet aigu;
- forme chronique;
- persistant (constant);
- le chariot.
De plus, le fluconazole est utilisé à titre prophylactique pendant le traitement antibiotique, avant les interventions chirurgicales et les menstruations.
La cause de la formation de la forme chronique de la candidose est le diabète sucré, les maladies glande thyroïde, l'hormonothérapie, y compris les contraceptifs oraux, les maladies infectieuses concomitantes. Souvent, le processus devient chronique lors d'un traitement par immunosuppresseurs, avec un traitement incontrôlé par des antibiotiques, dont l'action entraîne la mort de la flore bénéfique et la reproduction de champignons. Il est conseillé d'utiliser le fluconazole lors de la prise d'agents antibactériens à des fins d'action prophylactique dans l'aspect du muguet.
La résistance des champignons de type levure est un autre problème dans le traitement de la maladie. Lors de la lutte contre les signes de la vulvovaginite, des schémas thérapeutiques défectueux sont souvent utilisés, ce qui entraîne la formation progressive d'une résistance. En outre, il existe également une diversité d'espèces de candida, qui provoquent un processus chronique. Dans la forme récurrente, ce n'est souvent pas Candida albicans qui est déterminé, mais d'autres types de champignons; l'action de l'un ou l'autre des agents antifongiques ne peut pas toujours supprimer la croissance de ces champignons.
Caractéristiques de l'utilisation du fluconazole
Selon la forme de l'évolution de la maladie et le but de l'application, l'âge du patient, le fluconazole est utilisé selon différents schémas et doses.
Thérapie du muguet aigu et sa prévention
Lors de l'utilisation d'antibiotiques, il est conseillé de boire des comprimés de fluconazole à 150 mg une fois à des fins prophylactiques et, en cas d'antibiothérapie prolongée, de répéter la même dose une semaine plus tard pour renforcer l'effet antifongique.
L'effet prophylactique du fluconazole est également utilisé dans les situations suivantes :
- avant les opérations gynécologiques;
- à la veille de l'installation du dispositif intra-utérin;
- avant les tests diagnostiques (hystéroscopie);
- si nécessaire, cautérisation du col de l'utérus et autres interventions associées aux maladies de la région cervicale.
Lors d'une chirurgie diagnostique ou gynécologique des conditions sont créées pour la violation de la composition de la microflore vaginale, et l'effet antifongique du fluconazole l'empêche.
Dans le muguet aigu primaire, une seule application du médicament est utilisée en conjonction avec un traitement local avec des suppositoires. Pour fournir un effet antifongique, une dose de 150 mg est utilisée. Si un enfant doit être traité, la posologie est calculée sur la base de 3 à 12 mg / kg de poids corporel.
Traitement de la forme récurrente
La thérapie d'exacerbation consiste à prendre du fluconazole trois fois, 150 mg toutes les 72 heures. Les gynécologues notent qu'après le traitement principal au fluconazole, une prolongation du temps d'action du médicament est nécessaire en raison de la prise répétée de 150 mg une fois par semaine pendant six mois. Ce temps d'utilisation du fluconazole assure la durée d'action nécessaire dans les candidoses chroniques. Le taux de récidive est réduit de 90 %. Selon les recherches en cours, il a été établi que longue durée la prise de fluconazole n'entraîne pas le développement d'une résistance au candida. De plus, il n'y a pas de fréquence marquée d'effets secondaires du médicament.
Par exemple, le CDC recommande un régime de traitement différent pour le muguet récurrent. Le délai d'admission selon les recommandations est de deux jours, 150 mg par jour. Pour prolonger l'action, un régime est utilisé pendant 6 mois avec une prise hebdomadaire de 150 mg de fluconazole.
En plus de ces schémas, dans un processus chronique, il est recommandé aux femmes d'utiliser des comprimés de fluconazole pendant le premier jour de la menstruation pendant 6 mois pour renforcer l'effet antifongique de l'agent et prolonger l'effet.
La question de l'efficacité du fluconazole original (Diflucan) par rapport aux génériques est toujours débattue par les experts. Mais la grande majorité des études confirment la même efficacité lors de l'utilisation de génériques moins chers, et de comprimés originaux.
Avant de commencer le traitement du muguet dans toutes ses variétés, le temps est consacré à un diagnostic approfondi :
- une bactérioscopie d'un frottis vaginal est réalisée avec une évaluation du degré d'infiltration leucocytaire, de la nature de l'épithélium vaginal (superficiel, intermédiaire et parabasal);
- ensemencement de l'écoulement des voies génitales pour la flore et la sensibilité aux antibiotiques, aux antifongiques, au cours de l'étude, la contamination microbienne totale, le degré de croissance des bactéries et des candida (croissance faible, modérée, forte), la composition de la microflore isolée, la le rapport quantitatif des espèces est déterminé ;
- un frottis cytologique du canal cervical pour exclure la dysplasie et le carcinome ;
- PCR pour virus et infections bactériennes.
La détection lors de l'étude de cellules arrondies de levure unique, l'absence de leucocytose prononcée et d'épithélium squameux superficiel, indiquent un portage et cette condition ne nécessite pas d'actions thérapeutiques. La présence de mycélium, une augmentation du nombre de leucocytes, la détection d'épithélium intermédiaire et parabasal en grand nombre indiquent une récidive du muguet chronique et nécessitent des actions thérapeutiques selon le schéma, d'une durée de 6 mois. La leucocytose et la levure dans les frottis, la présence d'une clinique sous forme d'écoulement caillé, de démangeaisons, d'hyperémie et de brûlure indiquent une candidose aiguë. Le fluconazole dans ce cas est pris une fois. Son temps d'action est long - il est de plusieurs jours, donc la combinaison d'un tel schéma avec un traitement local sous forme de suppositoires élimine rapidement l'infection.
La lutte contre l'infection persistante ou récurrente consiste à surveiller les effets des médicaments pendant le traitement. L'évaluation de l'action du fluconazole est réalisée sur la base de la suppression des symptômes de la maladie, ainsi que lors du diagnostic en laboratoire.
L'effet du fluconazole est considéré comme positif lorsque la réaction leucocytaire dans les frottis est réduite et que le mycélium de levure est absent, les rechutes ont cessé depuis 12 mois.
Pendant le traitement par le fluconazole, aucun diagnostic de laboratoire n'est effectué pour exclure la distorsion du résultat. pour évaluer l'effet du médicament, des frottis sont effectués 2 semaines après la prise du dernier comprimé. De plus, le diagnostic est effectué après 1 mois, 4, 9 et 12 mois après le traitement.
L'action du fluconazole
L'action du fluconazole ne dépend pas de la prise alimentaire, les comprimés peuvent donc être pris avant, pendant et après les repas. Le médicament est bien absorbé dans l'estomac. Après une heure et demie, la concentration maximale de l'agent est enregistrée dans le sang, ce qui signifie que le soulagement initial des démangeaisons et des brûlures commence 2 à 4 heures après la prise de la pilule. la concentration maximale dans le sang est observée le 4-5ème jour, et lors de l'utilisation d'une double dose - le deuxième jour.
Temps d'action du fluconazole assez longtemps, le médicament a tendance à s'accumuler dans les tissus et à continuer d'avoir un effet antifongique après l'arrêt du médicament.
Ainsi, dans le traitement du muguet chronique, qui implique une prise de six mois du médicament, après l'arrêt de l'utilisation du fluconazole, il agit encore plusieurs mois. Cette propriété vous permet d'utiliser le médicament une fois par jour et, dans le traitement de la candidose aiguë non compliquée, de l'utiliser une fois. De plus, le médicament a une propriété hydrosoluble, ce qui explique son accumulation dans tous les tissus du corps.

En présence d'une maladie rénale, des précautions doivent être prises pendant le traitement, en raison de la longue action et de la demi-vie du fluconazole, il peut endommager le tissu rénal.
Avec l'inefficacité du remède et la reprise des symptômes, il est nécessaire de se soumettre à un diagnostic détaillé. En règle générale, l'ensemencement du tractus génital déchargé sur un milieu nutritif est effectué avec la détermination du type de candida et de la sensibilité aux antibiotiques. La microbiocénose du vagin et la détection des infections sexuelles (chlamydia, urée et mycoplasmose, herpès génital, HPV) sont également examinées. La thérapie du partenaire sexuel est obligatoire. La restauration complète de la flore lactique à l'aide de suppositoires (Acilact, Vaginorm, Laktonorm, Ecofemin) est importante dans l'efficacité de la lutte contre le muguet. Lors du traitement de la candidose, la flore intestinale est également normalisée à l'aide de probiotiques (Biogaya, Enterogermina, Linex). Avec la dysbactériose intestinale, les risques d'infection chronique augmentent. De plus, le port de sous-vêtements synthétiques, l'utilisation de tampons, l'automédication sous forme de douches vaginales sont exclus.
Effets secondaires et contre-indications
Pendant le traitement, le médicament peut montrer ses effets secondaires en cas d'utilisation prolongée. en règle générale, le traitement du muguet aigu ne s'accompagne pas d'événements indésirables.
Commun Effets secondaires allouer:
- mal de tête;
- vertiges;
- perversion du goût;
- douleur dans l'épigastre;
- nausées et diarrhée;
- éruption allergique;
- diminution du niveau de leucocytes;
- trouble du métabolisme des lipides ;
Dans certains cas, une hépatite et une jaunisse peuvent survenir.
Parmi les contre-indications figurent :
- grossesse;
- allaitement maternel;
- âge jusqu'à un an;
- intolérance individuelle.
Dans les maladies rénales, le médicament est prescrit à une dose plus faible.
Formulaire de décharge
Le fluconazole est produit sous forme de gélules, de comprimés pour administration orale, ainsi que sous forme de solution injectable. En règle générale, des formes de libération encapsulées ou en comprimés sont utilisées. dans les infections fongiques graves, les injections intraveineuses sont utilisées: chez les personnes infectées par le VIH, avec des lésions des organes internes, de la peau et des muqueuses sous une forme généralisée.
La posologie des gélules et des comprimés est de 50, 100, 150 mg et le nombre de pièces dans l'emballage est différent, ce qui vous permet d'utiliser le produit une fois et pendant une longue période.
Le coût des fonds dépend du fabricant et du pays. Les génériques, par exemple, Diflazon, Medoflucon, Mikomax, Mikoflucan coûteront beaucoup moins cher que Diflucan. Le fluconazole est produit dans de nombreux pays.
Étant donné que le médicament antifongique est actif non seulement contre le candida, mais inhibe également la croissance des microspores, des cryptocoques, du trichophyton, il est utilisé pour la méningite fongique, la pneumonie, les champignons cutanés: lésions des pieds, région inguinale, ongles, avec pityriasis versicolor. Pendant le traitement des tumeurs malignes, le médicament est utilisé pour traiter et prévenir les infections fongiques des muqueuses.
anonymement
"Bonjour! J'ai 39 ans. En octobre de l'année dernière (2013), je suis allé chez le gynécologue de la clinique locale pour exclure la relation entre la douleur dans la région lombaire et le sacrum. Au cours de la conversation, elle a mentionné que le dispositif intra-utérin était debout depuis plus de cinq ans, que je m'inquiétais de mon congé marron avant et après les menstruations, règles abondantes et parfois démangeaisons. Elle m'a demandé de faire des prélèvements. le médecin, après m'avoir examiné, a dit qu'elle n'avait vu aucun écoulement, que tout allait bien pour moi. Et elle n'a pas pris de prélèvements. Elle a proposé de changer la bobine immédiatement. Ce qu'elle a fait. Ce à quoi j'ai été surpris. J'ai entendu dire qu'avant de changer la spirale, ils donnaient un «repos», prescrivaient des pilules à titre préventif. Et là... J'ai demandé si j'avais besoin de prendre des médicaments, elle m'a répondu que je pouvais utiliser des suppositoires Vaginorm-S. après deux jours d'utilisation, j'ai commencé à avoir de fortes démangeaisons, de fortes pertes sous forme de leucorrhée. Je me suis déjà tournée vers une gynécologue rémunérée, elle a pris des frottis pour la stérilité, prescrit du tiberal et quelques autres pilules (pour boire 4 pilules à la fois pour moi et mon mari), des tampons avec de la pommade Vishnevskaya. Un mois s'est écoulé après le traitement, la décharge a diminué, les démangeaisons ont cessé. Mais en janvier, une forte démangeaison dans la région vaginale a recommencé. Qu'est ce que ça pourrait être? Peut-être suis-je allergique à la bobine ? Je ne sais pas quelle spirale le médecin de la clinique m'a présenté (ils ont leur propre entreprise là-bas), mais elle a dit quelque chose à propos du calendula. Je ne sais pas à quoi associer les démangeaisons, soit c'est lié aux relations sexuelles avec mon mari, soit aux menstruations (ce problème a commencé juste deux semaines avant les menstruations). Rien d'autre ne me dérange, il n'y a pas de douleur Quels tests dois-je passer ? Merci d'avance pour votre réponse!"
Bon après-midi. Idéalement, avant le retrait du stérilet (contraceptif intra-utérin, comme on appelle correctement la «spirale»), un examen est effectué. Le médecin vous examine, fait un frottis sur la flore et, si nécessaire, assainit le vagin. Après cela, le stérilet est retiré pendant la menstruation. Dans les 3 mois, une autre méthode est prescrite, au choix de la femme. Ensuite, une échographie est effectuée le 5-7ème jour du cycle, un écouvillon est repris pour la flore, l'assainissement nécessaire du vagin est prescrit et le 3ème-5ème jour de la menstruation, le DIU est inséré. L'emballage du stérilet est laissé à la patiente avec la date d'administration. Une semaine plus tard, il est effectué pour s'assurer que le stérilet est en position normale. Que faire dans votre situation: faire un frottis, une culture et un femoflor, passer une échographie. Selon les résultats de l'examen, un traitement est prescrit. Pendant l'examen, produits d'hygiène intime (saforel, ivomed), préparations d'interféron avec antioxydants C, E(viveron), ainsi que l'assainissement du vagin (, epigen intim). Mais les antibiotiques ne peuvent être prescrits qu'en tenant compte de la sensibilité et de l'utilisation parallèle de probiotiques.
La candidose () est une maladie infectieuse causée par un champignon du genre Candida. Cette maladie affecte les muqueuses des organes génitaux et de la cavité buccale et s'accompagne d'un inconfort notable et d'un écoulement caillé avec une odeur aigre. Dans le muguet, il se manifeste sous la forme de candida. Quant au muguet chronique, il est souvent asymptomatique.
causes
La candidose survient pour les raisons suivantes :
- Rapport sexuel non protégé avec un porteur de l'infection;
- Immunité affaiblie due à d'autres maladies;
- Non-respect des normes sanitaires et hygiéniques ;
- Défaillance du système endocrinien;
- Changements hormonaux naturels (grossesse, ménopause, etc.).
La forme chronique de la maladie est moins courante et il n'est pas si facile de s'en débarrasser. Le champignon pénètre dans les systèmes profonds du corps et a déjà une certaine résistance à certains médicaments. Dans un état dormant, la maladie peut ne pas se faire sentir pendant des années, alors qu'une personne mène une vie ordinaire, de temps en temps, elle est traitée pour un rhume et d'autres maladies, en prenant divers médicaments. L'agent causal de l'infection s'affaiblit pendant un certain temps, mais ne meurt pas, et au moindre échec dans le corps, il peut soudainement se manifester sous une forme active.
Les causes de rechute ou les manifestations du muguet chronique sont les suivantes :
- Hypothermie, rhumes ;
- Toute maladie qui réduit l'immunité;
- Porter des sous-vêtements synthétiques ;
- Déséquilibre hormonal.
La forme chronique de la maladie résulte le plus souvent de l'ignorance des symptômes de la candidose ou d'un traitement intempestif.
Les symptômes
La candidose chronique ne s'exprime pas toujours activement, mais avec une attitude prudente envers votre santé, vous pouvez remarquer les signes suivants de la maladie :
- Inconfort périodique dans zone intime(démangeaisons et brûlures);
- Enduit blanc sur la langue avec des rhumes;
- Ongles exfoliants ou qui s'effritent ;
- Odeur aigre de sous-vêtements le matin;
- Décharge abondante de tons clairs après un rapport sexuel.
Vous ne devez pas attribuer ces symptômes à un système immunitaire affaibli, même si, à votre avis, ils ne nuisent pas gravement à la santé. Un porteur d'une infection fongique représente un danger pour son partenaire sexuel et, en plus, il peut infecter son ménage par le biais d'articles ménagers.
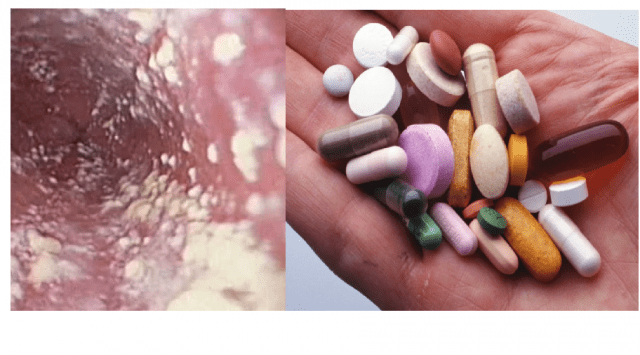
Photo : À quoi ressemble le muguet chronique ?
La première photo montre clairement la décharge sur les muqueuses des organes génitaux dans le muguet chronique, la deuxième image montre des dommages fongiques plaques à ongles. Dans la troisième image, un revêtement blanc caractéristique sur la langue est perceptible.
Traitement
Le muguet chronique est réalisé à l'aide de médicaments à action générale, à savoir des comprimés.
Ne vous soignez pas !
Avant de commencer le traitement, assurez-vous que vous avez affaire à une candidose, car ses symptômes peuvent facilement être confondus avec des signes de certaines maladies sexuellement transmissibles. Avant de prendre l'un des médicaments suivants consultez un docteur pour trouver les médicaments les plus efficaces pour vous. Lire les instructions d'utilisation. Les femmes avant de commencer le traitement doivent assurez-vous qu'il n'y a pas, et de toutes les manières possibles, protégez-vous de la conception tout en prenant des médicaments, en utilisant des contraceptifs.
Comprimés
Le traitement par pilule est pratique et méthode efficace pour le traitement de la candidose chronique, car avec son aide, vous pourrez non seulement vous débarrasser des symptômes externes de la maladie, mais également résoudre le problème lui-même de l'intérieur.
Fluconazole
Comprimés antifongiques.
Mode d'emploi
Composé: Fluconazole (ingrédient actif), lactose monohydraté, amidon prégélatinisé, silice colloïdale anhydre, stéarate de magnésium, laurylsulfate de sodium.
Indications pour l'utilisation: Candidose des muqueuses (incluant la cavité buccale, le pharynx, l'œsophage et les infections bronchopulmonaires non invasives).
Mode d'application: Dans les candidoses génitales, le fluconazole se prend une fois par voie orale à la dose de 150 mg, quelle que soit la prise alimentaire. Dans la forme chronique de la maladie, le médicament est pris plus longtemps. La durée du traitement et la posologie ne peuvent être prescrites que par un médecin.
Contre-indications: Grossesse, allaitement, hypersensibilité au médicament.
Un médicament similaire est Flucostat.
Diflucan
Agent antifongique en capsules.
Mode d'emploi
Composé: Fluconazole (ingrédient actif), lactose, amidon de maïs, dioxyde de silicium colloïdal, stéarate de magnésium, laurylsulfate de sodium.
Indications pour l'utilisation: Candidose génitale, cryptococcose, mycoses cutanées.
Mode d'application: Une dose unique de 150 mg du médicament (1 gélule peut contenir 50, 100 ou 150 mg de diflucan) 30 minutes avant les repas. Dans la forme chronique de la maladie, le médicament est pris plus longtemps. La durée du traitement et la posologie ne peuvent être prescrites que par un médecin.
Contre-indications: Utilisation simultanée de médicaments contenant du cisapride, de la terfénadine, de l'astémizole, hypersensibilité à la composition du médicament, grossesse.
Un analogue de Diflucan sont les comprimés de Futsis.
Nystatine
Comprimés à effet antifongique.
Mode d'emploi
Composé: Nystatine (ingrédient actif), amidon de pomme de terre, lactose monohydraté, acide stéarique, talc, gélatine alimentaire, alcool polyvinylique partiellement hydrolysé, talc, lécithine de soja, colorant alimentaire, vanilline.
Indications pour l'utilisation: Infections, y compris génitales, causées par des champignons à levures du genre Candida, prévention des candidoses (avec utilisation prolongée d'antibiotiques).
Mode d'administration: A l'intérieur, 1 comprimé quel que soit l'apport alimentaire 3 à 4 fois par jour. La durée du traitement est de 10 à 14 jours. Dans la forme chronique de la maladie, le médicament est pris plus longtemps. La durée du traitement et la posologie ne peuvent être prescrites que par un médecin.
Contre-indications: Hypersensibilité aux composants du médicament.
Pommades et crèmes
Dans le traitement du muguet chronique, les préparations topiques ont un effet auxiliaire, elles doivent donc être associées à des comprimés antifongiques, qui contiennent la même substance active que dans la pommade.
Lomexine
Crème à effet antifongique.
Mode d'emploi
Composé: Nitrate de fenticonazole (principe actif), eau, monostéarate de glycéryle, édétate disodique, ester d'acide gras de macrogol, lanoline hydrogénée, huile d'amande, propylène glycol, alcool cétylique.
Indications pour l'utilisation: Candidose génitale, trichomonase.
Mode d'application pour les femmes: La crème (5 g) est injectée profondément dans le vagin avec un doseur 1 fois par jour avant le coucher, ou, si nécessaire, 2 fois par jour (matin et soir). La durée moyenne du traitement est de 3 à 6 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Méthode d'application pour les hommes: La crème est appliquée sur les zones touchées des muqueuses des organes génitaux 2 fois par jour (matin et soir). La durée moyenne du traitement est de 3 à 6 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Premier trimestre de grossesse, intolérance individuelle aux composants du médicament.
Nystatine
Crème antifongique pour application topique.
Mode d'emploi
Composé: Nystatine (substance active), lanoline, pétrolatum blanc.
Indications pour l'utilisation: Maladies inflammatoires de la membrane muqueuse des organes génitaux d'étiologie fongique.
Mode d'application: Extérieurement, la pommade est appliquée sur la surface affectée 1 à 2 fois par jour. La durée du traitement est de 10 à 14 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Intolérance individuelle aux composants du médicament.
Candide
Crème antifongique à usage externe.
Mode d'emploi
Composé: Clotrimazole (ingrédient actif), propylène glycol, vaseline blanche, paraffine liquide, cire d'émulsion de cétomacrogol, alcool benzylique, parahydroxybenzoate de méthyle, parahydroxybenzoate de propyle, butylhydroxytoluène, phosphate monosodique dihydraté, hydrogénophosphate de sodium, eau purifiée.
Indications pour l'utilisation: Lésions fongiques de la peau et des muqueuses des organes génitaux.
Mode d'application pour les femmes: La crème est injectée 5 g profondément dans le vagin 1 fois par jour pendant 3 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Méthode d'application pour les hommes: La crème est appliquée sur le pénis 2 à 3 fois par jour pendant 1 à 2 semaines. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Hypersensibilité à la composition du médicament, le premier trimestre de la grossesse.
Bougies
Les suppositoires vaginaux pour femmes, ainsi que les onguents antifongiques, sont utilisés comme aide dans le traitement du muguet chronique avec des comprimés contenant un ingrédient actif similaire.
clotrimazole
Suppositoires vaginaux à action antifongique.
Mode d'emploi
Composé: Clotrimazole 100 mg (substance active), matière grasse solide.
Indications pour l'utilisation: Infections génitales causées par des champignons à levures du genre Candida (candidose vulvite, vulvovaginite).
Mode d'application: Une bougie s'administre une fois par jour, le soir, avant le coucher. La durée moyenne du traitement est de 6 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Intolérance individuelle aux composants du médicament, le premier trimestre de la grossesse, la période menstruelle (pour cette forme posologique).
Macmiroir
Suppositoires vaginaux à effet antimicrobien. Utilisé pour traiter les maladies gynécologiques.
Mode d'emploi
Composé: Nifuratel, nystatine (substances actives), diméthicone.
Indications pour l'utilisation: Candidose vaginale, infections bactériennes de la région urogénitale, trichomonase urogénitale, infections à chlamydia.
Comment utiliser: Les suppositoires Macmirror s'utilisent pendant 8 jours, en utilisant 1 suppositoire le soir. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Hypersensibilité à la nystatine et au nifuratel.
Pimafucine
Suppositoires vaginaux à action antifongique à usage local en gynécologie.
Mode d'emploi
Composé: Natamycine (substance active), alcool cétylique, matière grasse solide, trioléate de sorbitan, polysorbate, bicarbonate de sodium, acide adipique.
Indications pour l'utilisation: Vaginite, vulvite, vulvovaginite causée par des champignons du genre Candida.
Mode d'administration: Le suppositoire est inséré dans le vagin en décubitus dorsal, aussi profondément que possible, 1 fois par jour la nuit. La durée moyenne du traitement est de 3 à 6 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications
Nystatine
Suppositoires vaginaux à effet antiseptique et antimicrobien pour le traitement des maladies gynécologiques.
Mode d'emploi
Composé: Nystatine (principe actif), butylocoinizole à usage médical, butylhydroxytoluène, acide citrique, huile de vaseline, glycérides semi-synthétiques.
Indications pour l'utilisation: Maladies causées par des champignons du genre Candida.
Mode d'application: Profondément dans le vagin est introduit 1 suppositoire 1-2 fois par jour. La durée d'admission est de 10 à 14 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Hypersensibilité au médicament.
Livarol
Suppositoires vaginaux à action antifongique.
Mode d'emploi
Composé: Kétoconazole (substance active), oxyde de polyéthylène 1500, butylhydroxyanisole, oxyde de polyéthylène.
Indications pour l'utilisation: Candidose vaginale. Il est utilisé pour prévenir les infections fongiques lors de la prise d'antibiotiques et d'autres médicaments qui perturbent la microflore naturelle du vagin.
Comment utiliser: 1 suppositoire est inséré dans le vagin par jour le soir, avant le coucher. La durée du traitement est de 3 à 5 jours. Avec muguet chronique - 7-10 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Intolérance individuelle au kétoconazole et aux autres composants du médicament, le premier trimestre de la grossesse.
Zalain
Suppositoires antifongiques d'action locale.
Mode d'emploi
Composé: Nitrate de sertaconazole (principe actif), witepsol type H19, suppositoires type NAI 50, dioxyde de silicium colloïdal anhydre.
Indications pour l'utilisation: Infections de la muqueuse vaginale causées par des champignons du genre Candidose(candidose vulvovaginite).
Mode d'application: Par voie intravaginale, une fois. Une suppositoire vaginal injecté profondément dans le vagin, allongé sur le dos, au coucher. Si les symptômes persistent, il est possible de réutiliser le médicament après 7 jours. Selon la prescription du médecin traitant, un traitement plus long est possible selon un schéma individuel.
Contre-indications: Hypersensibilité aux composants du médicament.
Remèdes populaires
Les traitements de la candidose chronique sont utilisés en complément du traitement général des médicaments prescrits par un médecin.
bains de soude
Pour le traitement du muguet chez les hommes et les femmes, des bains de soude sont utilisés. Méthode de cuisson: 1 cuillère à soupe. une cuillerée d'une plante sèche est versée avec 1 tasse d'eau bouillante, recouverte d'un couvercle et laissée infuser pendant 30 à 40 minutes à température ambiante.
Méthode d'application pour les hommes: Filtrer la décoction et en humidifier une petite serviette douce en tissu naturel. Les compresses sont faites sur le pénis la nuit, pendant 15 à 20 minutes, 7 à 10 jours de suite.
Mode d'application pour les femmes: Asseyez-vous dans un bol d'eau tiède pendant 15 à 20 minutes deux fois par jour. Après la disparition des symptômes de la maladie, continuez la procédure pendant au moins trois jours supplémentaires.
Ne multipliez pas les interventions même si elles vous paraissent insuffisamment efficaces. Toutes les plantes ci-dessus dessèchent la peau et, si elles sont mal utilisées, peuvent ralentir le processus de guérison.
Traitement de la candidose buccale
Si les muqueuses de la cavité buccale sont touchées, des décoctions des mêmes herbes que pour la candidose génitale, une solution faible d'iodinol (1 cuillère à soupe pour 1 tasse d'eau bouillie) ou une solution de furaciline (2 comprimés pour 1 tasse) peuvent être utilisées. comme rinçage.
Le traitement à domicile n'est autorisé qu'avec l'accord de votre médecin. Ignorer les symptômes de la maladie ou prendre des médicaments inappropriés peut entraîner complications graves, comme la prostatite chronique, la vésiculite, les maladies de la vessie et des reins, l'infertilité.
Le dispositif intra-utérin est de loin l'une des méthodes de contraception les plus fiables. Mais peu importe le confort de la spirale, elle ne peut pas être portée trop longtemps. Tôt ou tard, il arrive un moment où il faut l'enlever. La principale raison du retrait de la bobine est l'expiration de la période de port. En moyenne, le stérilet "fonctionne" pendant 3 à 5 ans, mais il existe des variétés qui peuvent remplir leur fonction jusqu'à 10 ans.
Dans des cas exceptionnels, le retrait du DIU se produit pour d'autres raisons - il peut s'agir d'un rejet, de processus inflammatoires, de maladies des organes pelviens, de douleurs ou de saignements pour des raisons inconnues, et simplement d'un malaise après l'installation. Après tout, quoi qu'on en dise, le dispositif intra-utérin est un corps étranger à l'intérieur du corps féminin, et sa réaction à une telle invasion est purement individuelle.

Informations générales sur la Marine
Lorsqu'il s'agit d'installer ou de retirer un stérilet, chaque femme a immédiatement un million de questions - est-ce que ça fait mal, est-ce confortable de vivre avec une telle chose à l'intérieur, quelles sont les conséquences lorsque vous pouvez avoir des relations sexuelles après l'installation. Par conséquent, il est immédiatement nécessaire de clarifier le fait que si le DIU a été installé par un gynécologue qualifié et que la patiente surveille attentivement sa santé pendant toute la durée de son utilisation, le retrait de la spirale sera absolument indolore. L'essentiel est de ne pas vous énerver et de ne pas attendre quelque chose de terrible de cette procédure élémentaire.
Pour vous assurer que cela ne fait vraiment pas de mal d'installer et de retirer un stérilet, vous devez avoir au moins une petite idée de ce que c'est et de son fonctionnement.
Le dispositif intra-utérin est un dispositif en forme de T avec un fil de nylon attaché à la tige, placé à l'intérieur de l'utérus et empêchant la fixation de l'embryon et son développement ultérieur. Après l'insertion du DIU, les extrémités des fils restent dans le vagin afin qu'il puisse être facilement retiré en tirant sur le fil. Les DIU sont en plastique ou avec une petite quantité d'argent ou de cuivre - ces métaux neutralisent les spermatozoïdes, empêchant leur fécondation. 
En plus des spirales conventionnelles, il existe également des spirales hormonales qui non seulement protègent contre la conception non planifiée, mais régulent également le cycle menstruel, réduisent la quantité de pertes et de douleurs pendant les menstruations. Les hormones placées dans le serpentin épaississent le mucus du canal cervical, ce qui empêche les spermatozoïdes de pénétrer dans l'utérus. Le niveau global d'hormones dans le corps féminin n'augmente pas, l'ovulation n'est pas bloquée et le cycle menstruel n'est pas perturbé.
Après avoir installé un contraceptif intra-utérin pendant plusieurs semaines, il est recommandé d'être plus attentif à votre corps - l'utérus «s'habituera» à un corps étranger pendant un certain temps, des douleurs tiraillantes dans le bas-ventre et des taches peuvent survenir. En règle générale, toutes ces sensations passent pendant le cycle. Si la douleur et l'inconfort sont importants, alors peut-être que ce type de bobine ne vous convient pas et vous devrez alors l'enlever et la remplacer par une autre.
Nuances à prendre en compte lors du retrait de la spirale

- L'un des principaux points lors du retrait du dispositif intra-utérin: une grossesse peut survenir immédiatement après la procédure. Étant donné que les spermatozoïdes peuvent vivre dans le vagin d'une femme jusqu'à 7 jours, une contraception supplémentaire doit être prise en charge un mois avant l'extraction prévue.
- Vous ne devez en aucun cas essayer de retirer la spirale vous-même - cela menace non seulement d'infection, mais également de dommages aux parois internes de l'utérus et de saignements. Seul un médecin peut retirer la spirale avec des instruments stériles.
- Vous ne pouvez retirer la spirale vous-même que si elle est tombée d'elle-même, mais vous ne pouvez toujours pas tirer ou tirer sur ses antennes.Il est préférable de s'accroupir, de serrer les muscles du vagin jusqu'à ce qu'il sorte tout seul. Après la procédure, vous devez absolument consulter un médecin, car l'une des raisons de la perte peut être le début de la grossesse.
- Il est préférable de retirer la spirale le jour des menstruations les plus abondantes. Le col de l'utérus pendant cette période devient plus doux et s'étire bien, ce qui facilite le retrait du contraceptif.
- La menstruation après le retrait de la spirale peut être retardée, mais ce n'est pas une raison de s'inquiéter. La raison en est peut-être un dysfonctionnement ovarien ou une insuffisance hormonale. Un délai allant jusqu'à 2 mois est considéré comme la norme, mais si vous n'excluez pas la possibilité d'une conception, il est préférable de consulter un médecin.
- Si un saignement survient après le retrait de la spirale, cela indique des dommages à la couche muqueuse de l'endomètre lors de l'extraction. Si le saignement est abondant et prolongé, vous devriez consulter un médecin.
- Si la raison du retrait de la spirale est la planification d'une grossesse, il convient de noter que lors de l'utilisation de DIU hormonaux, la couche endométriale s'amincit et il ne fonctionnera pas pour tomber enceinte immédiatement après le retrait de la spirale. Vous devrez attendre que l'endomètre atteigne une épaisseur suffisante pour fixer et nourrir l'embryon.
La mise en place et le port de tout type de dispositif intra-utérin est la méthode de contraception la plus longue, la plus simple et la moins coûteuse à utiliser. Depuis plusieurs années, vous n'avez pas besoin d'acheter des pilules coûteuses tous les mois et de surveiller leur consommation régulière, et la fiabilité de cette méthode est de 98%.
L'utilisation du DIU oblige son propriétaire à subir des examens gynécologiques réguliers et des ultrasons afin de contrôler la position de l'hélice dans l'utérus et d'exclure la possibilité de processus inflammatoires.
En plus de la croissance interne, les cas d'oxydation des parties métalliques de la spirale avec une durée de conservation «expirée» ne sont pas rares.
La procédure de retrait du dispositif intra-utérin consiste en un examen préalable de la patiente afin de s'assurer que le dispositif n'a pas bougé et que ses antennes sont suffisamment longues pour pouvoir les tirer avec une pince à épiler.
- Après un examen externe, un dilatateur spécial est placé dans le vagin, ce qui vous permet de voir le col de l'utérus et les antennes de la spirale, après quoi le col de l'utérus et le vagin sont traités avec un antiseptique.
- Si les antennes sont suffisamment longues, le gynécologue attrape simplement le fil et tire dessus, et la spirale elle-même se replie parfaitement à l'intérieur de l'utérus et sort par le canal cervical. Dans ce cas, le patient doit se détendre complètement pour que les muscles tendus n'interfèrent pas avec la sortie de la spirale.
- Si les fils se cassent pendant la procédure, une extraction supplémentaire est effectuée à l'aide d'un crochet spécial sous contrôle par ultrasons.
- Malgré l'apparente simplicité de cette procédure, il peut parfois être un peu plus difficile de retirer la spirale. Fondamentalement, toutes les difficultés surviennent en raison du mélange du stérilet, c'est pourquoi les extrémités des antennes deviennent trop courtes et il est impossible de les obtenir avec une pince à épiler. Dans ce cas, ils ont recours à la procédure d'hystéroscopie - extraction de la spirale à l'aide d'un long tube spécial avec une caméra et des outils à la fin. Il est réalisé sous anesthésie locale, il n'y a donc pas de douleur.
Habituellement, la spirale dure 3 à 5 ans, mais il existe des cas où le retrait du dispositif intra-utérin a lieu plus tôt que prévu.
Causes du retrait prématuré de la bobine

- La raison la plus courante du retrait prématuré de la spirale est le désir d'une femme de devenir enceinte. Il y a quelques années, on pensait qu'après le retrait du DIU, il était nécessaire de permettre au corps de restaurer la couche de l'endomètre, mais les dispositifs intra-utérins modernes permettent à la grossesse de se produire immédiatement après leur retrait, et si cela survient avant l'ovulation, la probabilité de grossesse augmente.
- Maladies inflammatoires du système reproducteur féminin, et ces inflammations peuvent se former après l'installation de la spirale en réaction du corps à l'introduction d'un corps étranger. La probabilité de maladies inflammatoires augmente en raison du changement fréquent de partenaires sexuels, car cela ne protège pas une femme des infections sexuellement transmissibles.
- Les fibromes utérins, et s'ils sont petits et ne provoquent pas de déformation de l'utérus, la spirale ne peut pas être retirée, mais si une croissance ou l'apparition de nouvelles formations est observée après l'installation, le retrait est obligatoire.
- Grossesse extra-utérine - bien que la spirale protège contre la conception non planifiée, le risque de grossesse extra-utérine demeure. Donc, s'il y a un retard dans la menstruation et qu'il y a un soupçon de grossesse, il est préférable de consulter un gynécologue afin d'exclure une telle possibilité et des conséquences possibles.
- Suspicion de grossesse (on parle de grossesse utérine normale), bien que la spirale soit considérée comme la méthode de contraception la plus fiable, il existe encore des cas de conception avec une spirale à l'intérieur. Dans ce cas, un contraceptif retiré en temps opportun sauvera l'enfant.
- La perforation de la paroi utérine est une raison très rare pour le retrait de la spirale, mais en même temps la plus difficile. En règle générale, cela se produit en raison d'un placement incorrect de l'appareil, tandis que le retrait du DIU n'est effectué que par chirurgie.
Il est préférable de confier l'installation du dispositif intra-utérin et son retrait à un spécialiste qualifié qui peut non seulement retirer soigneusement et sans douleur le contraceptif installé, mais également conseiller le patient sur le moment où il est préférable de le retirer, quelles peuvent être les conséquences après extraction, effectuer un examen professionnel pour exclure l'inflammation et les infections possibles.
La pose d'un stérilet ou l'utilisation d'autres moyens de contraception est une affaire personnelle pour chacun. Le niveau moderne de développement de la médecine offre une quantité énorme de ces outils et il est dans le pouvoir de chacun de planifier sa vie comme il l'entend. Donc, si la naissance d'un enfant n'est pas incluse dans vos projets immédiats, vous ne devez pas ignorer la capacité de reproduction du corps et aborder de manière irresponsable les problèmes de contraception fiable.
Vidéo : insertion et retrait du dispositif intra-utérin
Comment se débarrasser du muguet ?
Le muguet est une maladie courante qui provoque un champignon de levure du genre Candida. La maladie elle-même présente des symptômes graves, ce qui permet de reconnaître rapidement la maladie et de prendre les mesures thérapeutiques nécessaires. Mais très souvent, les patients diagnostiqués avec une candidose reviennent voir leur médecin avec la question : encore un muguet, que dois-je faire ? En effet, le muguet peut réapparaître après traitement au troisième ou quatrième jour. Comment faire face à cette maladie une fois pour toutes ? Que fait-on du muguet et que faut-il savoir pour un combat réussi ? Vous pouvez trouver une réponse simple à ces questions et à d'autres, en comprenant ce qu'est cette maladie.
Caractéristiques de la maladie
Comme mentionné ci-dessus, le muguet ou la candidose est une maladie causée par un champignon de levure qui est présent dans tout le corps et sa présence est la norme. L'activation du champignon et les dommages causés au corps commencent après l'influence de facteurs externes sur celui-ci, dans l'environnement desquels le champignon commence à se multiplier activement sur les muqueuses. En conséquence, la candidose se développe, ce qui peut nuire au corps et à un certain nombre de complications dangereuses. Un traitement inapproprié du muguet peut entraîner tout un tas de maladies gynécologiques, parmi lesquelles sont particulièrement dangereuses:
- érosion cervicale;
- cystite;
- méningite purulente;
- infertilité.

Souvent, une femme se tourne vers un gynécologue avec un problème : je ne peux pas guérir le muguet. Dans une telle situation, le spécialiste doit référer le patient pour un réexamen et des tests de laboratoire. Étant donné que la récurrence du muguet est souvent associée à un diagnostic incorrect de la cause de la maladie et à un traitement inapproprié. Cela peut être dû au déguisement réussi de la véritable cause comme étant simple et insignifiante. En identifiant la cause réelle, vous pouvez vous débarrasser complètement de la maladie.
Raisons du développement de la maladie
Le muguet peut survenir pour diverses raisons, ce qui le rend plus dangereux.
Raisons possibles du développement du muguet (activation d'un champignon de levure) ou de sa récidive :
- la présence d'infections dans le corps;
- insuffisance hormonale ou troubles systémiques (diabète sucré, maladie thyroïdienne, dysfonctionnement ovarien et autres);
- l'herpès génital;

- utilisation régulière d'antibiotiques sans surveillance médicale, ce qui empêche l'organisme d'avoir un effet opposé sur les champignons et les bactéries nocives;
- immunité réduite;
- maladie intestinale chronique;
- candidose chronique.

Et aussi l'une des causes du muguet est l'utilisation régulière de contraceptifs, qui peuvent provoquer une irritation ou d'autres réactions négatives du corps, parmi lesquelles le muguet ne fait pas exception. Pour sortir de cette situation, vous pouvez changer les pilules contraceptives que vous utilisez ou installer une spirale.
Facteurs qui causent la récurrence du muguet
Un fait important: le muguet peut reprendre en raison d'une mauvaise consommation d'eubiotiques, qui rétablissent une microflore normale. En cas de surdosage ou d'utilisation prolongée, une manifestation secondaire du muguet peut être provoquée. Par conséquent, ils ne doivent pas être utilisés pour l'auto-traitement ou la prévention. Les eubiotiques sont aussi des médicaments qui ont un certain nombre d'indications et de contre-indications, ainsi qu'une liste Effets secondaires médicament.

Le traitement du muguet doit être effectué chez les deux partenaires, car l'infection affecte à la fois les femmes et les hommes. Si un partenaire sexuel n'a pas été traité, il infecte à nouveau le second, et ainsi de suite en cercle.
Chaque cause individuellement peut servir à la récurrence du muguet. En cas de récidive fréquente de la maladie, vous devez contacter un autre médecin spécialisé (selon la cause, un ORL, un dermatologue ou même un dentiste peut procéder à un examen, en présence de dysbactériose), qui permettra de déterminer la véritable cause de la retour de la maladie.
Le diagnostic le plus courant du muguet récurrent est la candidose chronique - une exacerbation périodique de la maladie, dont le traitement nécessite une patience et des efforts accrus.

Symptômes du muguet chronique
Un retour stable du muguet se produit chez 3% des femmes. Ce phénomène est provoqué par un traitement inapproprié (principalement lors d'un auto-traitement sans consulter un gynécologue), à la suite duquel le muguet prend la forme d'une maladie chronique.
Les symptômes du muguet chronique sont :
- brûlure dans le vagin;
- démangeaisons incessantes;
- rougeur et gonflement sévère des lèvres;
- écoulement blanc abondant à consistance caillée, ayant mauvaise odeur poisson pourri;
- douleur en urinant;
- les zones spongieuses acquièrent couleur blanche dans la région des lèvres et du périnée.

Avec les manifestations physiologiques du muguet, des changements psychologiques peuvent survenir. Pendant la période de maladie, une femme devient très irritable, perd l'appétit et souffre d'insomnie.
Le muguet chronique est considéré comme aggravé 4 à 5 fois par an. Par conséquent, avec l'apparition fréquente de symptômes désagréables, vous devez immédiatement contacter un gynécologue pour un examen initial et la livraison de tous les tests nécessaires. De plus, vous devriez prendre un écouvillon pour l'herpès, qui est très similaire dans ses symptômes, mais différent dans son traitement. Les médicaments utilisés pour la candidose peuvent freiner le développement de l'herpès, mais ne le guérissent pas. Par conséquent, les symptômes, après un certain temps, se répètent.

Traitement du muguet chronique
Si le muguet ne disparaît pas pendant une longue période et que les médecins ont diagnostiqué une candidose chronique, le traitement doit être complet. Le cours comprend la lutte directe contre la maladie, la restauration de la microflore normale et l'élimination de la cause directe du développement d'une infection fongique.
Le traitement de la candidose chronique passe par les étapes suivantes.
- Pour un effet rationnel lors du traitement du muguet, une femme doit suivre un régime strict et équilibré. A cette période, il est recommandé de manger des fruits et légumes frais, de consommer des produits laitiers et de la viande maigre. Les plats gras, fumés, sucrés et épicés, ainsi que les pâtisseries et autres produits à base de farine sont exclus du régime alimentaire.
- Les médecins attribuent des médicaments immunostimulants qui, associés à une nutrition vitaminique appropriée, renforcent l'immunité générale et locale du corps féminin.

- Pour que le muguet guérisse et ne provoque pas d'autres irritations génitales, une femme doit respecter scrupuleusement toutes les règles d'hygiène, y compris le port de sous-vêtements propres et de haute qualité (non irritants pour la peau).
- Après avoir reçu tous les résultats et tests, le médecin prescrit les antibiotiques et antifongiques nécessaires. Ceux-ci peuvent être des médicaments oraux ou topiques. Il est important que des antibiotiques soient prescrits après culture bactérienne. Pour ce faire, l'infection est cultivée dans un environnement artificiel et son comportement est observé sous l'influence de divers médicaments. Ce n'est qu'après avoir déterminé le médicament actif par cette méthode qu'il est prescrit au patient.

Souvent, les médecins négligent cette méthode nécessaire pour déterminer les médicaments actifs, de sorte que le médicament prescrit ne peut finalement pas faire face à la maladie. Que faire si vous vous trouvez dans une telle situation. Tout est très simple. Vous devriez changer de médecin et consulter un autre médecin plus qualifié.
- La dernière étape est la restauration de la microflore normale. Pour cela, la méthode de douche avec diverses solutions est le plus souvent utilisée, ce qui contribue à la normalisation. Ces fonds peuvent provenir à la fois de la production pharmacologique et de la médecine traditionnelle.

En plus de la thérapie gynécologique, une femme doit être examinée par d'autres médecins.
- L'examen par un endocrinologue est nécessaire en présence de perturbations hormonales, à l'origine de la candidose.
- Un ORL et un dentiste peuvent aider en présence d'une dysbactériose systémique, qui perturbe la microflore intestinale et l'état général de l'organisme.

Une approche intégrée du traitement exclut les manifestations ultérieures de la maladie dans un proche avenir. Si le muguet ne disparaît pas pendant une longue période, des procédures supplémentaires sont ajoutées à la thérapie principale. Par exemple, prendre des bains avec des lacto et des bifidobactéries.
Le cours complet de la thérapie avec le partenaire sexuel protégera la femme de la récurrence de la maladie.
Pour prévenir le développement d'une infection fongique, des mesures préventives simples doivent être suivies.
- Un examen régulier par un gynécologue aidera à identifier les maladies avant l'apparition de symptômes désagréables.
- L'hygiène personnelle protégera contre l'accumulation d'infections sur les organes génitaux.
- Une bonne nutrition aidera à maintenir une microflore normale.
- Un mode de vie actif et le sport augmenteront la vitalité et renforceront le système immunitaire.
- Le refus d'une vie désordonnée protégera contre la contraction d'une infection ou d'autres maladies gynécologiques sexuellement transmissibles.

Premiers secours pour le muguet
Si le muguet vous a surpris et qu'il n'y a actuellement aucun moyen de consulter un médecin, vous devez connaître les méthodes de premiers secours pour le muguet, qui sont approuvées par les médecins.
- par le plus outil efficace la suppression des principaux symptômes de la candidose est considérée comme une solution de soude, qui est utilisée par les douches vaginales. Lorsqu'une solution de soude pénètre dans le vagin, l'environnement acide devient alcalin, ce qui a un effet néfaste sur le champignon de la levure. Pour le préparer, vous devez diluer 1 cuillère à café de bicarbonate de soude dans 1 litre d'eau bouillie. Il est nécessaire de se doucher deux fois par jour. Une telle méthode ne pourra pas éliminer irréversiblement la maladie. Son but est de soulager les premiers symptômes. Les douches vaginales ne doivent être pratiquées que si une visite chez un médecin qualifié ne peut être effectuée pour une raison quelconque.

- Un autre remède efficace pour soulager les symptômes est le spray Epigen. Il fait face aux manifestations désagréables du muguet: soulage les démangeaisons et les brûlures des lèvres. Il faut savoir que la composition du spray ne contient pas de substances qui combattent le champignon. Par conséquent, son utilisation doit viser uniquement à éliminer les symptômes désagréables.

Après l'assistance ci-dessus, vous devez absolument demander l'aide d'un gynécologue, car l'élimination et l'absence de symptômes de muguet n'indiquent pas une guérison complète. La candidose peut continuer son développement sans montrer de signes extérieurs, mais en causant des dommages à l'organisme. Lorsque vous contactez un médecin, il convient de mentionner les médicaments déjà pris et les autres méthodes de traitement en cours.
Une visite chez le gynécologue et la réussite des tests nécessaires font partie obligatoire de l'examen médical. Si le médecin après l'examen initial a établi un diagnostic précis, il est préférable de le modifier. L'image symptomatique du muguet est similaire à de nombreuses maladies gynécologiques qui ne peuvent être déterminées que par des tests de laboratoire.
Il ne faut pas oublier que le bonheur et la durée de toute la famille dépendent de la santé des femmes. Ne pas aggraver la maladie par l'automédication ou en ignorant les symptômes bénins. Le muguet peut causer de graves dommages aux organes génitaux féminins. Par conséquent, à la moindre manifestation de symptômes de candidose, surtout si le muguet ne disparaît pas la première fois, vous devez contacter un médecin qualifié et subir un examen complet complet.
La vraie cause du muguet
 Candida Albicans est un champignon qui vit dans notre tractus gastro-intestinal. C'est aussi la levure qui cause la candidose vaginale. Il est normal d'avoir une certaine quantité de Candida dans le corps, ainsi que des bactéries bénéfiques et protectrices telles que "Acidophilus et Bifidus" qui peuvent être utilisées dans les aliments.
Candida Albicans est un champignon qui vit dans notre tractus gastro-intestinal. C'est aussi la levure qui cause la candidose vaginale. Il est normal d'avoir une certaine quantité de Candida dans le corps, ainsi que des bactéries bénéfiques et protectrices telles que "Acidophilus et Bifidus" qui peuvent être utilisées dans les aliments.
Lorsque quelque chose se produit, les bactéries bénéfiques meurent et Candida commence à se multiplier de manière incontrôlable. Candida peut se propager dans tout le tractus gastro-intestinal, provoquant des ballonnements, des gaz, des allergies, de la constipation, de la diarrhée et une foule d'autres effets digestifs.
Candida peut également se propager à la région vaginale, à la prostate, au cœur, aux poumons, au foie et provoquer de nombreux symptômes et maladies.
Les véritables causes du muguet ne sont pas un secret. Ils peuvent également être différents pour chaque personne. Certaines personnes contractent le muguet pour une combinaison de raisons. Tout d'abord, examinons les véritables causes et discutons de chacune.
 1. Antibiotiques : Les antibiotiques sont une cause fréquente de muguet. Les antibiotiques détruisent à la fois les bactéries nocives et les bactéries bénéfiques. Lorsque les antibiotiques tuent les bactéries bénéfiques, cela donne à Candida une chance de commencer à se multiplier pleinement. Quiconque a été traité avec des antibiotiques pendant plus de 7 à 10 jours est un candidat de choix pour le muguet.
1. Antibiotiques : Les antibiotiques sont une cause fréquente de muguet. Les antibiotiques détruisent à la fois les bactéries nocives et les bactéries bénéfiques. Lorsque les antibiotiques tuent les bactéries bénéfiques, cela donne à Candida une chance de commencer à se multiplier pleinement. Quiconque a été traité avec des antibiotiques pendant plus de 7 à 10 jours est un candidat de choix pour le muguet.
2. Pilules contraceptives : Les pilules contraceptives orales sont principalement l'hormone œstrogène.
Il a été démontré que les œstrogènes supplémentaires sous forme synthétique favorisent la croissance de Candida. Certaines études ont montré que les hormones peuvent affecter les bactéries intestinales. Les pilules contraceptives peuvent provoquer un muguet, tout comme un dispositif intra-utérin.
3. Stress excessif et augmentation de l'hormone cortisol : Le stress peut déclencher la croissance de Candida pour plusieurs raisons. Le stress entraîne la libération d'une certaine hormone, le cortisol. Le cortisol peut supprimer le système immunitaire et également augmenter la glycémie. Une augmentation de la glycémie permet aux cellules fongiques de se nourrir et de se multiplier. La dépression de la fonction immunitaire rend le corps vulnérable à la croissance soudaine de Candida. Ces réactions ont tendance à se produire ensemble et commencent toutes par une augmentation du niveau de l'hormone cortisol. C'est pourquoi le stress provoque le muguet. Le cortisol en une certaine quantité est nécessaire pour le corps. Il augmente le sucre et traite l'inflammation. Le corps peut devenir accro au cortisol et essaie de le maintenir élevé. Il existe quelques nutriments simples qui aident à réduire les niveaux de cortisol et à revenir à la normale en relaxant le système nerveux.
