Mâncărime interioară a coapselor. Mâncărime pe interiorul coapselor
Acum există pete mari pe partea interioară a coapsei, mâncărime îngrozitor și nu au dispărut de câteva luni. Această pagină conține cele mai populare postări și comentarii ale utilizatorilor noștri pe tema „Mâncărime interioară a coapselor”.
O creștere a nivelului de trombocite provoacă mâncărimi ale pielii. Varice vene, vasculita provoacă adesea mâncărime pe picioare și coapse. Pentru ca mâncărimea picioarelor și șoldurilor să nu se facă simțită, este necesar să se ia în considerare cu atenție alegerea alimentelor, pantofilor și detergenților.
Alergiile alimentare provoacă mâncărimi pe suprafața picioarelor și apar pete roșii cu margini zimțate. Bolile vaselor de sânge, în special periferice, provoacă mâncărimi la nivelul membrelor (picioare, coapse, mâini). Fragilitatea capilarelor este însoțită de mici hemoragii, apariția hematoamelor.
Un dermatolog va ajuta la stabilirea unui diagnostic și la selectarea medicamentelor necesare. Și picioarele îmi mănânc constant de la chiloți caldi! O zi buna. Recent - de acum trei sau patru zile - am început să mă mâncărime... Doar această zonă mănâncă, nu există asperitate sau așa ceva, umflare...
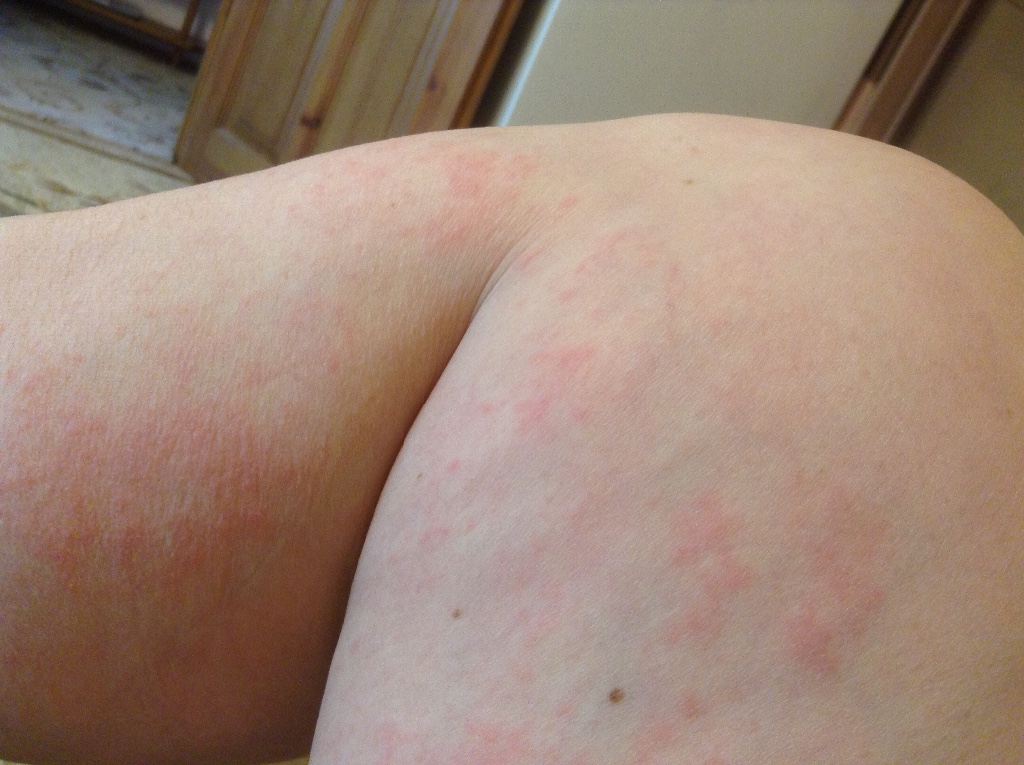
Tocmai a început să mâncărime, de parcă mi-ar fi stropit pudră de scabie – dar am schimbat patul, am spălat apartamentul, l-am uns cu cremă hrănitoare și nimic. Lucrează constant cu literatura modernă și folosește realizările moderne în medicină în practică. Are experiență de lucru atât cu adulții, cât și cu copiii.
Colestază indusă de medicamente și de sarcină poate fi, de asemenea, însoțită de mâncărimi intense. Este absent în icterul non-colestatic. Cu colestază, mâncărimea începe adesea pe tălpi și mâini, apoi devine generalizată. Vârful zgârierei la pacienții cu colestază apare noaptea. Mâncărimea poate fi debilitantă și, la pacienții cu boli hepatice, chiar servește ca indicație pentru transplantul de ficat.
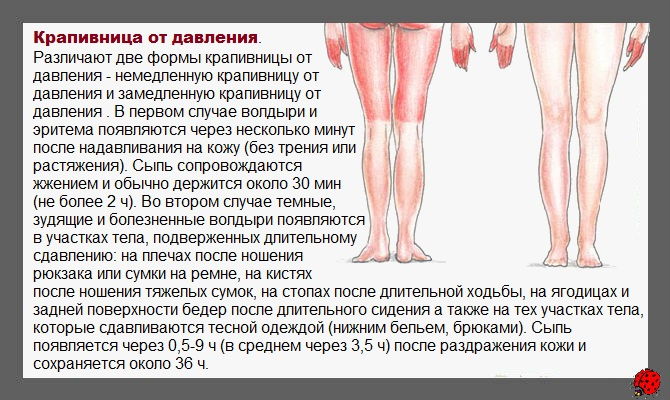
Cauza mâncării este considerată a fi o creștere a fluxului sanguin în piele și o creștere a temperaturii pielii, ceea ce duce la o scădere a pragului de percepție a acesteia. Mâncărimea anogenitală frecventă la pacienții cu diabet zaharat este asociată cu candidoza pielii și a mucoaselor. Mâncărime în boli hematologice și tumori. Observațiile în care mâncărimea la pacienții cu policitemie vera a fost ameliorată de aspirina au condus la ipoteza unui posibil rol al serotoninei trombocitelor și al prostaglandinelor.
Mai mult, tratamentul deficitului de fier iatrogen poate să nu conducă la o scădere a mâncărimii. Pruritul generalizat apare uneori în deficiența de fier, neînsoțit de anemie. Poate preceda boala și poate persista după remisiunea. Cât de des mâncărimea în această boală este asociată cu afectarea ficatului și colestaza este necunoscută. Una dintre cauzele probabile de mâncărime în mastocitoză este eliberarea unor cantități mari de histamină, iar în sindromul carcinoid - serotonina și alte amine.
Cauzele mâncării în tumorile maligne sunt diferite. Pruritul paraneoplazic poate fi, de asemenea, asociat cu pielea uscată, deficit de fier și alte modificări metabolice care se dezvoltă în timpul procesului tumoral.
Mâncărime în bolile reumatismale. Locație O erupție cutanată la un copil poate apărea nu numai pe întregul corp, ci poate afecta și o singură zonă. Soțul meu are un gunoi asemănător în spatele genunchilor, dar uneori îi mâncărime.
Boli ale organelor interne
Suntem alergici la multe lucruri încă de la naștere, acum fiica noastră are aproape 3,5 ani și nu devine mai mică, doar își schimbă forma. Este necesar să se identifice cauza apariției dermatitei pe lângă alergii, poate fi o predispoziție genetică.
Fetelor, draga mea... Deja am lopatat tot Internetul, dar inca nu inteleg cum sa ma ajut... Undeva acum vreo 5 zile a aparut un stupi... Nu pot spune. Uneori, erupția poate fi cauzată de frecarea pielii de haine, de mușcături de insecte și de zgâriere pentru mâncărime. Rănile formate în urma acestor acțiuni pot provoca infecție.
Ce să faci când apare iritația?
Există o atitudine diferită față de problema care a apărut atunci când aceasta însoțește o persoană pentru o perioadă lungă de timp și atunci când se unesc noi simptome. Este important să recunoașteți pericolul la timp și să căutați ajutor profesional.
În același timp, mâncărimea durează până la zece zile, dacă nu utilizați agenți terapeutici suplimentari, iar în locurile de zgâriere poate apărea infectie cu bacterii. O altă cauză infecțioasă a mâncărimii este lichenul, care este însoțit de apariția unor pete în creștere, acoperite cu cruste. O creștere a nivelului de glucoză din sânge în diabetul zaharat contribuie la scăderea lumenului în vasele mici, apariția mâncărimii în microangiopatie.
Dacă cauza mâncării la nivelul picioarelor și șoldurilor este asociată cu tulburări vasculare, metabolice, trebuie să contactați un specialist. Mâncărimea la nivelul picioarelor și coapselor poate apărea la orice vârstă atât la bărbați, cât și la femei. O PREFAȚĂ FOARTE NECESARĂ „Doamne, ajută-mă să mă împac cu ceea ce nu pot înțelege.
Termenul medical „epidermofitoză inghinală”, colocvial „mâncărime jockey” este o boală destul de comună atât la bărbați, cât și la femei - o ciupercă în zona inghinală. La adolescenți și copii, de obicei nu este diagnosticată. Zona de localizare a ciupercii este fesele, partea interioară a coapsei, suprafața organelor genitale și pliurile anale.
Ciuperca din zona inghinală apare din cauza mediului nenatural de umed în care se află zona inghinală și organele genitale.
În plus, există categorii de persoane care sunt expuse riscului de a contracta micoză în zona inghinală:
- Locuitori din țările calde cu un climat umed. Se observă că locuitorii din latitudinile temperate și nordice suferă mult mai rar de ciuperci.
- Perineul bărbaților este mai des expus la infecții decât cel al femeilor;
- Pasionații de a vizita băile publice, dușurile (în cluburi sportive, piscine etc.). Microparticulele pielii afectate de ciupercă pot rămâne mult timp pe pereți, balustrade și alte obiecte cu care poate exista contact.
- Pacienții care suferă de infecții fungice ale altor organe. Se întâmplă ca micoza de la picioare să se transforme într-o ciupercă în zona inghinală sau genitală (poate apărea pe penis, labii, perineu);
- Persoanele cu imunitate redusă, cu boli ale sistemului endocrin, cu metabolism afectat, obezi și diabetici;
- Situațiile stresante sunt adesea un factor favorabil pentru activarea unei infecții fungice.
Simptome și diagnostic

- Primele semne de deteriorare a pielii de către o ciupercă sunt exprimate prin mâncărimi obsesive în zona inghinală și în zona genitală. În timp, mâncărimea nu dispare, ci, dimpotrivă, devine mai dureroasă. La bărbați, zona interioară a coapsei și zona inghinală de obicei mâncărime, dar acest lucru nu se întâmplă pe penis.
- Câteva zile mai târziu, pe zona infectată apare o erupție roșie sau maro sub formă de figuri în bucle, care are o margine clară. Ulterior, pe erupție se formează bule mici cu conținut lichid.
- Pielea infectată cu ciuperca începe să se desprindă, să crape, iar pe zonele afectate în special pot apărea eczeme.
- În zonele pielii care mărginesc zona infectată cu ciuperci, apar și roșeață și peeling.
Dacă se găsesc aceste simptome, nu ar trebui să tratați singur ciuperca din zona inghinală. Este necesar să consultați un medic care, după o analiză micologică, va prescrie un tratament în funcție de tipul de ciupercă care a provocat boala. Procedura de diagnosticare este complet nedureroasă: pentru studiu, o mică bucată de piele este luată și trimisă la laborator. În clinicile moderne, rezultatele pot fi cunoscute în câteva minute.
La bărbați, diagnosticul și tratamentul pliurilor inghinale din infecția fungică este efectuat de un urolog, la femei - de un ginecolog. În plus, ar fi util să consultați un dermatolog.
Ciuperca inghinală este de obicei tratată acasă cu unguente antimicotice prescrise de un medic. În plus, un specialist poate prescrie antihistaminice și poate sfătui agenți auxiliari de dezinfectare și restaurare, precum și medicamente preparate conform rețetelor de medicină tradițională care luptă cu succes împotriva ciupercilor din zona inghinală.

Creme și unguente. De obicei, atunci când zona perineală este infectată cu o ciupercă, se folosesc preparate care conțin miconazol, terbinafină, clotrimazol. Înainte de a aplica unguentul în zona inghinală, organele genitale externe trebuie spălate și uscate corespunzător cu un prosop. Când utilizați medicamente fără prescripție medicală, trebuie să urmați cu strictețe instrucțiunile de utilizare, altfel efectul poate fi fie scăzut, fie complet negativ. De regulă, unguentele sunt folosite timp de două săptămâni.
Medicamentele antialergice sunt prescrise în faza acută a bolii cu o ciupercă în zona inghinală.
O varietate de comprese preparate pe baza soluțiilor vândute în farmacii pot atenua cursul bolii:
- Soluție de clorură de calciu 10%;
- Soluție de azotat de argint 0,25%;
- soluție de rezorcinol 1%;
- Lichidul lui Burov diluat de 5-20 de ori.
Tratamentul cu iod are, de asemenea, un loc unde să fie cu o infecție fungică a inghinală. În decurs de 5-7 zile, puteți lubrifia zonele infectate cu o soluție de alcool 1-2%, iar apoi completați acest tratament cu aplicarea de unguent cu gudron cenușiu 3-5% și creme antifungice, de exemplu, Mikoseptin sau Mikozolon.

Sunt multe timp testate remedii populare ajutând la eliminarea ciupercii din zonele inghinale. Apropo, multe unguente antifungice conțin ierburi medicinale. Atunci când se tratează o ciupercă în zona inghinală cu preparate din plante, este necesar să se ia în considerare sensibilitatea individuală la componentele active ale plantelor.
Dacă apare o erupție cutanată pe coapse, atunci aceasta poate indica diverse boală gravă. Prin urmare, este necesar să consultați un medic. Nu amânați tratamentul și nu vă automedicați.
Cauzele unei erupții cutanate pe piele
Cauzele unei erupții cutanate la un adult pot fi variate. Principalele sunt:
- dermatită alergică;
- intrarea în organism a diferitelor infecții;
- imunitatea slăbită;
- probleme la nivelul tractului digestiv;
- alimentație irațională;
- situații stresante;
- unele boli cronice cu tulburări metabolice în organism;
- boli de piele de natură neinfecțioasă.
De asemenea, cauza unei erupții pe pielea coapselor la femei și bărbați poate fi lenjeria prea strâmtă și incomodă, hainele din materiale sintetice provoacă iritații pe pielea prea sensibilă. Sau purtarea de haine noi, cumpărate recent provoacă erupții sub influența vopselelor și a substanțelor chimice.
Pielea de pe coapse este delicată și sensibilă, iar nerespectarea regulilor de igienă personală va provoca o încălcare a microflorei. piele rezultând o varietate de erupții cutanate.
Roșeața și iritația pielii pot provoca mușcături de insecte. O erupție alergică apare și după administrarea anumitor medicamente și alimente.
La boală infecțioasă osteofoliculita, foliculul de par putrezeste din cauza parului incarnat si aparitiei unei infectii stafilococice. Boala poate progresa, iar erupția va crește doar. Este necesară o examinare medicală.
Pe interiorul coapsei, apare și o erupție cutanată din cauza pătrunderii infecțiilor - micoze, furunculoză, herpes genital.

După și în timpul bolilor, imunitatea scade și pot apărea erupții cutanate ca urmare a oricărei boli sau ca o infecție a pielii atașată.
Alimentația necorespunzătoare și disfuncționalitățile tractului gastrointestinal provoacă erupții cutanate. Merită să ajustați dieta, de ceva timp să urmați o dietă. Și medicul va prescrie medicamentele necesare pentru a regla activitatea intestinelor.
În situații stresante, organismul poate reacționa cu erupții pe piele. În primul rând, ar trebui să scăpați de emoțiile negative, să eliminați situația și apoi să apelați la tratament medical.
Ce tratament va funcționa?
Tratamentul unei erupții pe coapse la bărbați și femei adulți trebuie efectuat de un medic după o examinare amănunțită, testare și identificarea cauzei erupției.
Prescrierea medicamentelor este efectuată de medic. Acestea pot fi diverse unguente, geluri, creme, loțiuni și soluții, cum ar fi unguent salicilic și zinc, unguent cu eritromicină, soluție de acid salicilic, Fukortsin, Sudocrem, Pantestin, Sinaflan, Dermalex, Fenistil, Elokom, Skinoren.

Pentru a preveni apariția erupțiilor cutanate pe șolduri, medicul va prescrie medicamente pentru întărirea sistemului imunitar și complexe de vitamine, va sfătui să nu neglijăm procedurile de igienă, să se întărească și să lase pielea să respire mai mult, mai ales în sezonul rece, să încerce să purtați haine apropiate de corp, din materiale naturale.
Metode netradiționale
Vă puteți referi la Medicina traditionala pentru tratamentul și prevenirea erupțiilor cutanate.
Zonele afectate de o erupție cutanată trebuie spălate mai des cu săpun de gudron. Lubrifiați erupțiile pustuloase cu soluție de iod.
Cu un deficit de vitamine, bea decocturi și infuzii de trandafir sălbatic și urzică sau alte ceaiuri multivitaminice.
Puteți face o baie cu ierburi sau cu sare de mare. Pielea după băi se calmează și iritația dispare.
Zonele de erupții cutanate pot fi lubrifiate cu infuzii de mușețel și galbenele sau pot face loțiuni din aceste plante. Folosirea măștilor de argilă va aduce și rezultate.
Înainte de a utiliza ierburi, trebuie să vă asigurați că nu sunt alergice.
Si cateva secrete...
Ați avut vreodată probleme cu Dermatită sau privare? Judecând după faptul că citiți acest articol, aveți multă experiență. Și, bineînțeles, știi direct ce este:
- enervarea zgârieturii
- treziți-vă dimineața cu o altă placă cu mâncărime într-un loc nou
- mâncărime persistentă insuportabilă
- restricții alimentare severe
- piele inflamata, denivelata, pete....
Acum răspunde la întrebarea: ești mulțumit de asta? Este posibil să îndurați? Și câți bani ai „scăpat” deja pentru un tratament ineficient? Așa este - este timpul să le punem capăt! Sunteți de acord? De aceea am decis să publicăm un interviu cu Elena Malysheva, în care ne dezvăluie în detaliu secretul de unde provin aceste probleme și cum să le rezolvăm. Citeste articolul...
Mâncărimea severă în diabetul zaharat la bărbați și femei este cea mai frecventă complicație a bolilor de piele care apar în stadiul inițial al „boală dulce”. Procesele inflamatorii ale pielii la un diabetic apar pe fondul expunerii la substanțe toxice, din cauza metabolismului afectat al glucozei. Mâncărimea dă mult disconfort, deoarece pielea este supusă unui traumatism mecanic constant. Uneori, simptomele bolii sunt greu de recunoscut în stadiul inițial, deoarece sunt similare cu alergiile sezoniere, deci este important să se stabilească dacă sunt asociate cu diabetul. Deci, de ce apare mâncărimea și cu ce este patologia asociată.
Motive pentru dezvoltare
La un pacient diabetic, există o încălcare a susceptibilității țesuturilor la acțiunea insulinei în organism, ceea ce duce la un exces de glucoză în sânge. Acumulându-se treptat, cristalele sale încep să se depaneze pe pereții vaselor de sânge, înfundandu-le permeabilitatea. Ca urmare a modificărilor vasculare, funcționarea normală a sistemului excretor este perturbată, funcția vizuală este perturbată și transmiterea impulsurilor nervoase este întreruptă.
Hiperglicemia provoacă o lipsă de umiditate a pielii, ca urmare a cărei turgență scade.
De regulă, primul precursor al hiperglicemiei este considerat a fi apariția semnelor de iritare a pielii, deoarece pielea este cea mai sensibilă la factorii adversi. Ca urmare a bolilor, pielea unui diabetic nu își poate îndeplini funcția de barieră și, ca urmare, devine uscată. Odată cu progresia diabetului, procentul zonelor de piele afectate crește, peelingul și mâncărimea severă se unesc.
Conținutul excesiv de zahăr în sânge și o scădere a permeabilității vasculare încetinește procesul de eliminare a substanțelor nocive din organism, ceea ce duce la simptome neplăcute sub formă de mâncărime constantă. Pielea devine susceptibilă la efectele microorganismelor patogene care îi cauzează daune fungice, purulente. Pielea devine poarta de intrare pentru diferite tipuri de infecții care pătrund datorită deteriorării sale mecanice. Deoarece la un nivel ridicat de glucoză, procesul de regenerare a rănilor pieptănate încetinește, contribuind la o deteriorare suplimentară a stării.
Gradul de deteriorare a pielii și intensitatea pieptănării acesteia depind de nivelul glicemiei. În stadiul activ, mâncărimea în diabet provoacă o senzație de arsură și o senzație de strângere din cauza uscăciunii severe. Odată cu fiecare creștere a nivelului de zahăr din sânge, există o răspândire a pruritului în toate zonele pielii, de la degetele de la picioare la linia părului. În viitor, în locurile cu mâncărime severă, apar suprafețe ale rănilor, care suferă un proces infecțios datorită pătrunderii microflorei patogene.
Factori care contribuie la răspândirea mâncărimii:
- scăderea imunității locale;
- tulburare de echilibru acido-bazic;
- formarea de microfisuri;
- modificarea unității structurale a pielii.
Etape de distribuție
În prezent, există mai multe etape ale manifestărilor cutanate care însoțesc dezvoltarea diabetului:
- Primar. Apariția patologiilor cutanate se datorează acțiunii produselor toxice de descompunere a glucozei, care sunt slab excretate din organism. Cele mai frecvente boli sunt xantomatoza diabetică, dermopatiile care provoacă mâncărimi la femei.
- Secundar. Zonele afectate ale pielii sunt implicate în procesul inflamator, ceea ce duce la înmulțirea rapidă a bacteriilor fungice. Se dezvoltă piodermia și candidoza.
- Medical. Se dezvoltă pe fondul consumului de medicamente care scad zahărul. Corpul unui diabetic este predispus la boli alergice precum urticaria, eczema, dermatoza.
Varietăți de afecțiune în diabet
Mâncărimea în diabetul zaharat este o manifestare comună a bolilor de piele care apar pe fondul excesului de zahăr din sânge.
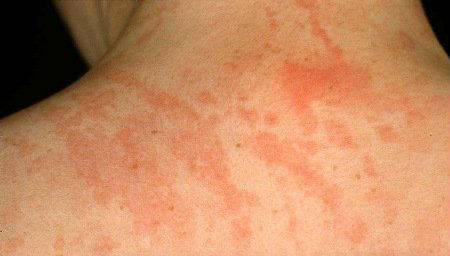 Puteți scăpa de unele tipuri de boli de piele, cu condiția ca nivelul de glucoză din sânge să fie normalizat.
Puteți scăpa de unele tipuri de boli de piele, cu condiția ca nivelul de glucoză din sânge să fie normalizat.
Da, majoritatea cauze comune Patologia caracteristică sunt următoarele boli:
- Vezica diabetică. Înfrângerea pielii cu formarea de bule umplute cu un lichid limpede. Este localizat pe degetele de la picioare și mâini, picioare, precum și în zona genunchilor.
- Dermatopatie diabetică. Patologia se manifestă prin apariția unor papule roșii la suprafața picioarelor, care se transformă în scurt timp în pete pigmentate.
- xantom diabetic. Starea se dezvoltă pe fundal nivel avansat colesterolul și trigliceridele din sânge. Plăcile galbene apar pe suprafața flexoare a corpului, precum și pe gât, față și picioare.
- eritem diabetic. Majoritatea bărbaților de vârstă mijlocie cu diabet zaharat pentru o perioadă scurtă de timp sunt susceptibili la boală. Se manifestă prin formarea de pete mari de culoare roz-roșu, afectează zona picioarelor, picioarelor, gâtului.
Înainte de a începe procedurile de igienă, trebuie efectuată o examinare amănunțită a corpului, acordând o atenție deosebită pliurilor axilare, inghinale, ale cotului și zonelor de sub genunchi. Deci, ca și în coturile anatomice, bacteriile patogene se pot acumula, contribuind la dezvoltarea proceselor patologice.
Caracteristici de localizare a mâncărimii la femei
Majoritatea femeilor cu diabet zaharat sunt predispuse la mâncărimi severe la nivelul perineului. Particularitatea localizării este asociată cu o încălcare a imunității locale a vaginului, precum și cu inflamația mucoasei și a țesuturilor vulvei.
 Cea mai frecventă complicație a patologiilor cutanate la femei este mâncărimea severă la nivelul perineului.
Cea mai frecventă complicație a patologiilor cutanate la femei este mâncărimea severă la nivelul perineului.
Mecanismul apariției patologiei este asociat cu un exces de glucoză în urină, care, atunci când este excretată, rămâne pe organele genitale, ceea ce servește ca mediu favorabil pentru dezvoltarea bacteriilor patogene. În perioada de hiperglicemie, bolile inflamatorii ale zonei genitale sunt exacerbate, astfel încât riscul de afte crește de mai multe ori.
Femeile identifică plângeri ale următoarelor simptome:
- roșeață a pielii în perineu și anus;
- iritarea membranei mucoase a vaginului;
- vezicule dureroase;
- scurgeri albe.
Cu exceptia, zonele intime femeile, de asemenea, mâncărime zone:
- partea superioară a spatelui;
- zona axilară;
- picioare pe interiorul coapsei;
- sub glandele mamare;
- sub genunchi.
Caracteristicile evoluției bolii la bărbați
În stadiul inițial al diabetului, nu există un tablou clinic pronunțat la bărbați, iar simptomele inițiale ale bolii sunt percepute ca suprasolicitare. În viitor, nivelul glicemiei crește, iar primele semne ale bolii încep să apară sub formă de patologii ale pielii.

Mâncărime severă la bărbați în zona genitală din cauza peelingului și crăpăturilor
Mâncărimea pielii, care este tipică pentru pacienții cu diabet zaharat de tip 2, deoarece se dezvoltă lent și în timp. Pe fondul bolii, apare mâncărime constantă, care este însoțită de crăpături și răni ale pielii.
Bărbații cu mâncărime în zona genitală se plâng de următoarele simptome:
- erupție cutanată în perineu;
- iritație;
- creșterea senzației de arsură;
- urinare dureroasă;
- scurgeri din uretra;
- roșeață în zona perineală;
- disconfort la mers;
- mâncărime constantă a zonei genitale.
Cel mai adesea, afecțiunea apare la bărbații predispuși la transpirație excesivă, care este un teren propice pentru dezvoltarea microorganismelor patogene, prin urmare, dacă regulile de igienă personală nu sunt respectate, zona perineală este un loc bun pentru reproducerea lor.
Principii de tratament
Tratamentul afecțiunii se bazează pe terapia complexă, scopul inițial, care este normalizarea nivelurilor glicemice. După scăderea nivelului de zahăr din sânge, concentrația de toxine din organism scade, ceea ce duce la curățarea pielii.
 Unguentele și cremele sunt utilizate pentru tratamentul local al manifestărilor pielii.
Unguentele și cremele sunt utilizate pentru tratamentul local al manifestărilor pielii.
Principii de tratament al mâncărimii în diabet:
- Dietă. Special alimente dietetice, care exclude utilizarea carbohidraților simpli, va ajuta la normalizarea nivelului de zahăr din sânge.
- Antihistaminice. Reduce simptomele manifestărilor cutanate prin blocarea receptorilor specifici. (Suprastin, Diazolin, Loratadin, Tavegil).
- Supresori de histamina. Au efect anestezic local, antipruriginos. (Tavegil, Psilo-balsam).
- Sedative. Ameliorează simptomele de iritație și excitare, îmbunătățește somnul. (Novopassit, Dormiplant).
- Agenți antifungici. Când se atașează o infecție, se folosește un unguent antibiotic pentru a vindeca și a trata rapid rănile. (Levomekol, Baneocin, Tetraciclina unguent).
Pentru a elimina simptomele manifestărilor patologiilor cutanate, puteți utiliza următoarele reguli:
- proceduri de igienă să se efectueze de cel puțin 2 ori pe zi;
- spala-te dupa fiecare act de defecare si schimbare de produse de igiena intima;
- purtați lenjerie intimă și îmbrăcăminte din țesături naturale;
- evitați hipotermia și supraîncălzirea;
- evitați înotul în corpuri de apă suspecte;
- nu intrați în contact cu zonele deschise ale corpului cu o suprafață murdară.
Astfel, la bărbați și femei, apariția mâncărimii indică debutul dezvoltării diabetului zaharat. Acest simptom nu este atât de inofensiv, deoarece este adesea complicat de adăugarea de infecții care duc la un proces inflamator prelungit. Prin urmare, la primul semn al unei boli neplăcute, ar trebui să vizitați imediat un specialist.
Partea interioară a coapsei este unde alt fel erupții cutanate și formațiuni. Pot fi multe motive. Cea mai comună și principală dintre ele este igiena personală insuficientă, care contribuie la răspândirea germenilor. Orice virus, bacterian sau infecție fungică poate provoca o erupție cutanată cu mâncărime și incomodă pe orice erupție poate provoca un mare disconfort, așa că ar trebui să faceți tot posibilul pentru a scăpa de ea cât mai curând posibil. Dar mai întâi trebuie să aflați de unde a venit această problemă.
Dacă dezvoltați o erupție cutanată, consultați imediat un dermatolog. Dar, în orice caz, toată lumea ar trebui să fie conștientă de bolile din cauza cărora poate suferi partea interioară a coapsei.
O problemă comună este herpesul zoster sau mâncărimea atletului. Este cauzată de o ciupercă numită trichophytum rubrum. Pentru această ciupercă, partea interioară a coapsei este un loc ideal de dezvoltare, deoarece cele mai favorabile condiții pentru aceasta sunt căldura și umiditatea. Cel mai adesea, boala apare la persoanele implicate în sport, sau doar la o mulțime de oameni transpirați. Joggerii pot avea, de asemenea, o erupție cutanată, deoarece atunci când aleargă, picioarele se freacă unele de altele și, din nou, se creează condiții favorabile pentru răspândirea ciupercii.
Cauza erupției cutanate poate fi erupția de scutec cauzată de o infecție fungică. La fel ca și în cazul bolii anterioare, căldura și umiditatea sunt considerate condiții favorabile dezvoltării. Prin urmare, oamenii se îmbolnăvesc adesea vara la căldură. Persoanele supraponderale sunt cele mai predispuse la aceasta infectie, deoarece transpira mai mult.
Bolile cu transmitere sexuală, cum ar fi herpesul genital, de exemplu, pot provoca o erupție cutanată. De obicei, o astfel de erupție cutanată apare numai pe organele genitale externe, dar uneori are de suferit și partea interioară a coapsei. Cu herpesul genital apar vezicule dureroase.
Acestea au fost principalele motive pentru apariția unei erupții cutanate, dar există și altele. De exemplu, din cauza fluxului de aer insuficient și a transpirației puternice, se creează condiții bune pentru răspândirea multor bacterii și microbi. Persoanele care dedică mai puțin timp igienei personale decât este necesar au mai multe șanse de a dezvolta erupții cutanate.
Un alt motiv poate fi îmbrăcămintea, sau mai degrabă țesătura din care este cusută. Unele țesuturi provoacă o erupție cutanată. Prin urmare, dacă aveți așa ceva, mai întâi verificați dacă există alergii la orice. De asemenea, mulți poartă haine prea strâmte, care nu lasă pielea să respire. Din această cauză, puteți întâlni și problema de mai sus.
Imediat ce vezi o erupție cutanată, mergi la medic. Dacă nu doriți să apară o erupție cutanată, atunci aveți grijă la igiena. După spălare, asigurați-vă că interiorul coapselor este complet uscat, în caz contrar, veți crea condiții favorabile pentru reproducerea și dezvoltarea bacteriilor. De asemenea, încercați să nu purtați haine strâmte (mai ales pe vreme caldă).
O umflătură pe interiorul coapsei poate provoca un mare disconfort. Ce este și ce să faci cu el?
Cauza unei lovituri, sau a indurației, poate fi.Totuși, dacă indurația nu dispare mult timp, atunci ai de-a face cu altceva, mai grav. Poate fi o tumoare, atât malignă, cât și benignă. Nu ar trebui să vă faceți griji în avans, dar asigurați-vă că consultați un medic oncolog, măcar pentru a vă liniști. La urma urmei, cazurile de diagnostice incorecte, eronate nu sunt neobișnuite.
În general, dacă aveți orice problemă, fie că este o erupție cutanată sau o umflătură sau o focă, trebuie să vedeți un medic. Și numai după ce se află cauza, puteți începe tratamentul și prevenirea acasă. Ei bine, repet încă o dată: urmăriți-vă igiena personală - acest lucru vă va ajuta să preveniți un număr mare de boli de piele.
